Chirurgie de la thyroïde
Les pathologies thyroïdiennes sont très fréquentes dans la population Française, du nodule bénin présent chez 5% de la population après 50 ans, au cancer thyroïdien, 5ème cancer en termes d’incidence (nombre de nouveaux cas par an). Lorsque cela est nécessaire, un chirurgien spécialisé dans les opérations thyroïdiennes peut être requis pour répondre aux demandes opératoires des patients, des endocrinologues et des médecins traitants. En tant que professionnel spécialisé dans la chirurgie de la face et du cou, le chirurgien ORL est un référent indiqué dans le parcours de soins du patient atteint d’une pathologie thyroïdienne chirurgicale.
Découvrez si dessous les explications sur la chirurgie de la glande thyroïde du Docteur Delagranda, chirurgien ORL et cervico facial à La Roche-sur-Yon en Vendée.
La thyroïde, l’échographie et la cytoponction
La thyroïde est une glande endocrine, c’est à dire un organe chargé de produire des hormones dans la circulation sanguine. Les hormones sont des molécules qui agissent comme messager et influencent le fonctionnement d’autres organes à distance à travers le corps. Les hormones thyroïdiennes sont essentielles au fonctionnement de base du corps humain. Elles agissent notamment sur la régulation du cœur, des muscles, du système digestif mais aussi sur la température corporelle ou encore la maturation cérébrale et la croissance osseuse.
La thyroïde est un organe qui se trouve à la partie médiane basse du cou, qui mesure environ 6 cm de haut pour 7 cm de largeur et qui pèse environ 25-30 grammes. Schématiquement, elle est décrite en forme de papillon, posée en avant de la trachée (axe respiratoire central du cou) constituée de deux lobes positionnés de part et d’autre de la trachée et reliés par un isthme, duquel peut naitre de manière inconstante un petit lobe accessoire en haut, dit lobe pyramidal ou pyramide de Lalouette.
Les structures situées au voisinage de la thyroïde expliquent les risques principaux de cette chirurgie :
- En arrière de chaque lobe thyroïdien chemine le nerf récurrent, responsable de l’innervation et du mouvement des cordes vocales (1 nerf pour chaque corde vocale) et donc de la phonation et la modulation de la parole.
- Plus ou moins adhérentes à la face profonde des lobes thyroïdiens, on retrouve 4 autres petites glandes endocrines appelées parathyroïdes, dont le rôle est prépondérant dans la régulation du calcium et du phosphore dans l’organisme, via le sang, les os, le rein et le tube digestif.
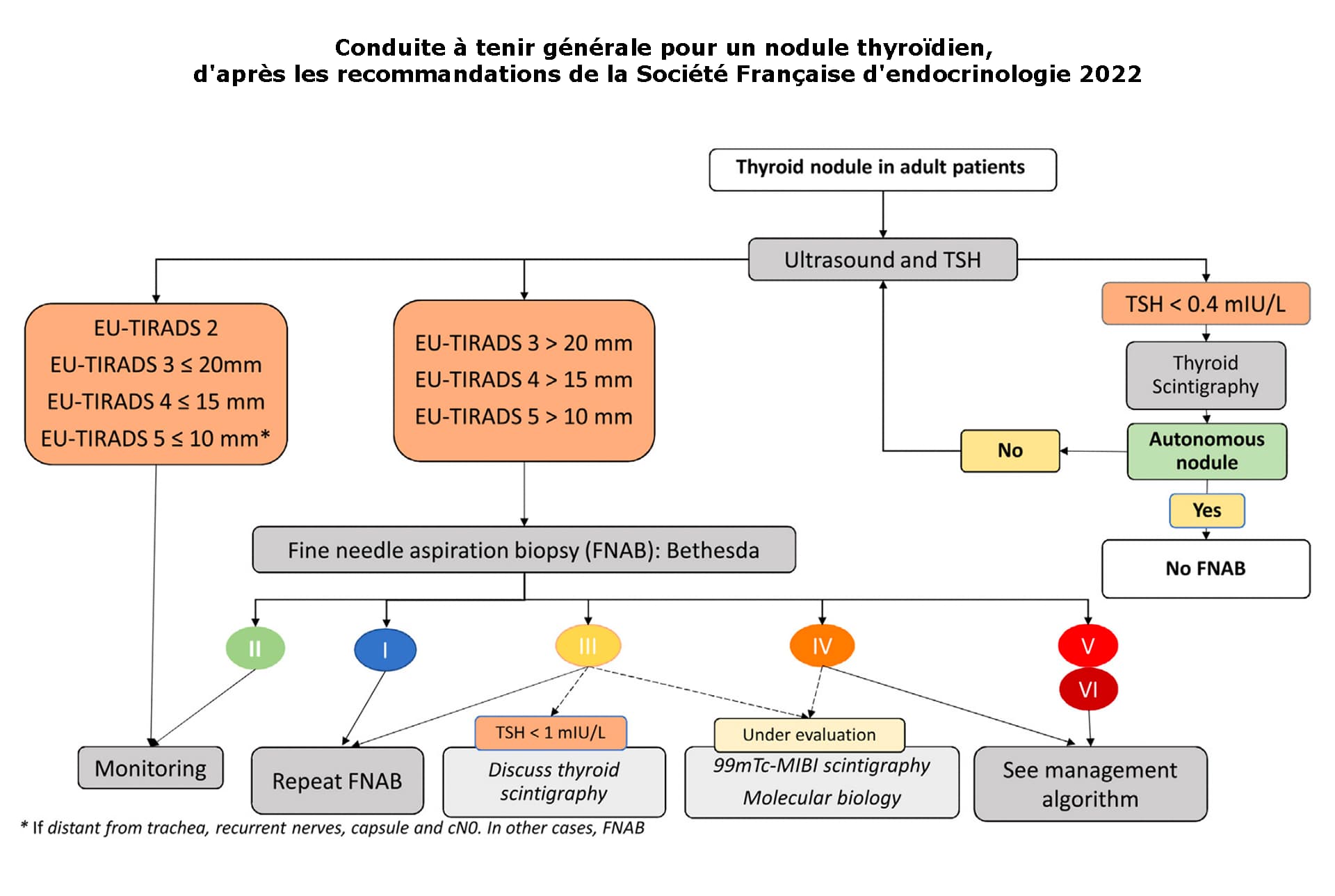
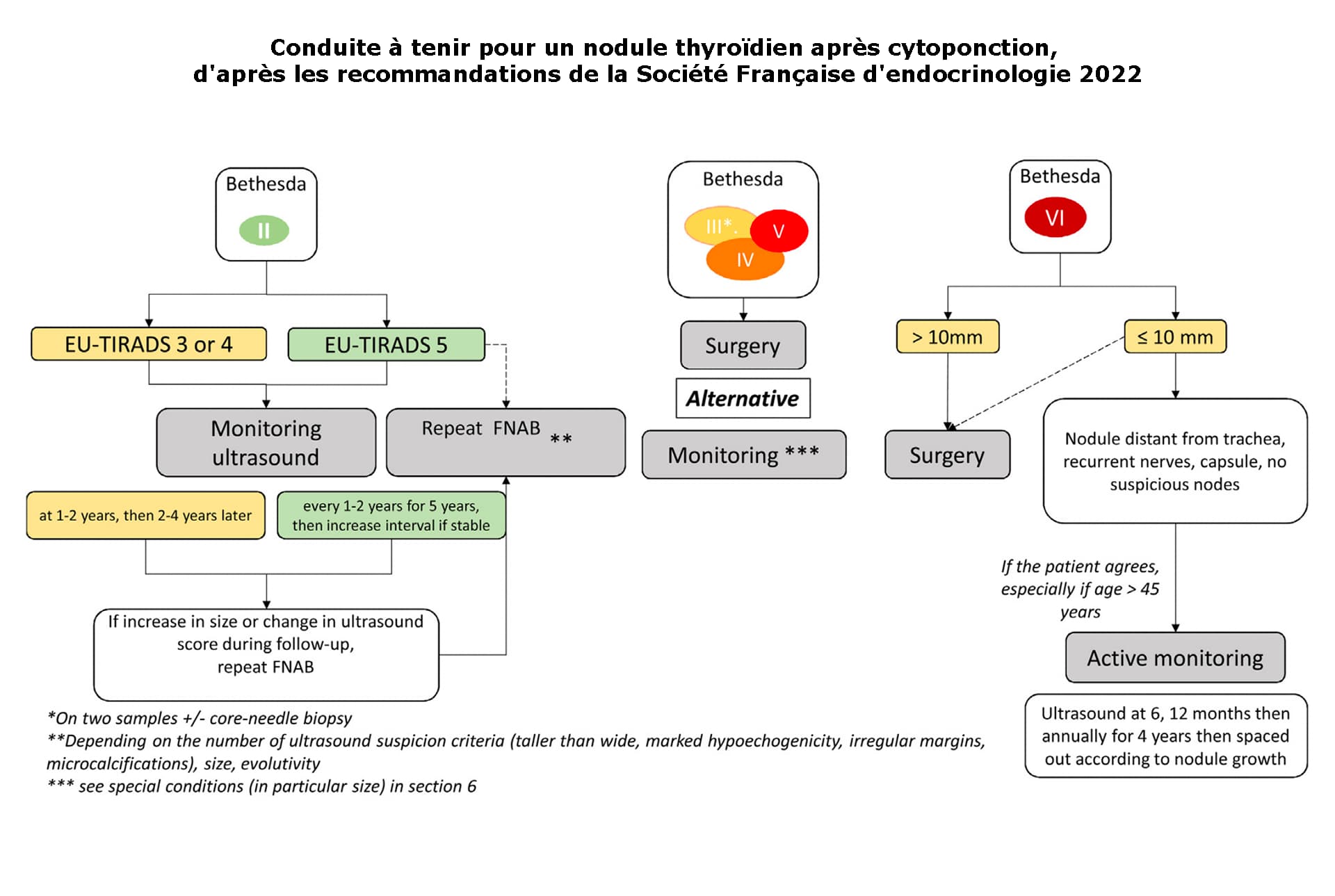
Les nodules thyroïdiens peuvent être ponctionnés selon leur taille, le contexte familial à risque et sur indication de l’échographiste qui a établi un score de risque de malignité appelé EU-TIRADS (European Thyroid Imaging and Reporting Data System). Le résultat de la cytoponction précise encore plus le risque de malignité en donnant un pourcentage d’où découle une décision thérapeutique. Néanmoins si les classifications sont les mêmes pour tous, les médecins spécialistes peuvent avoir des approches légèrement différentes pour un même résultat.
CLASSIFICATION ECHOGRAPHIQUE EU-TIRADS

CLASSIFICATION CYTOLOGIQUE BETHESDA

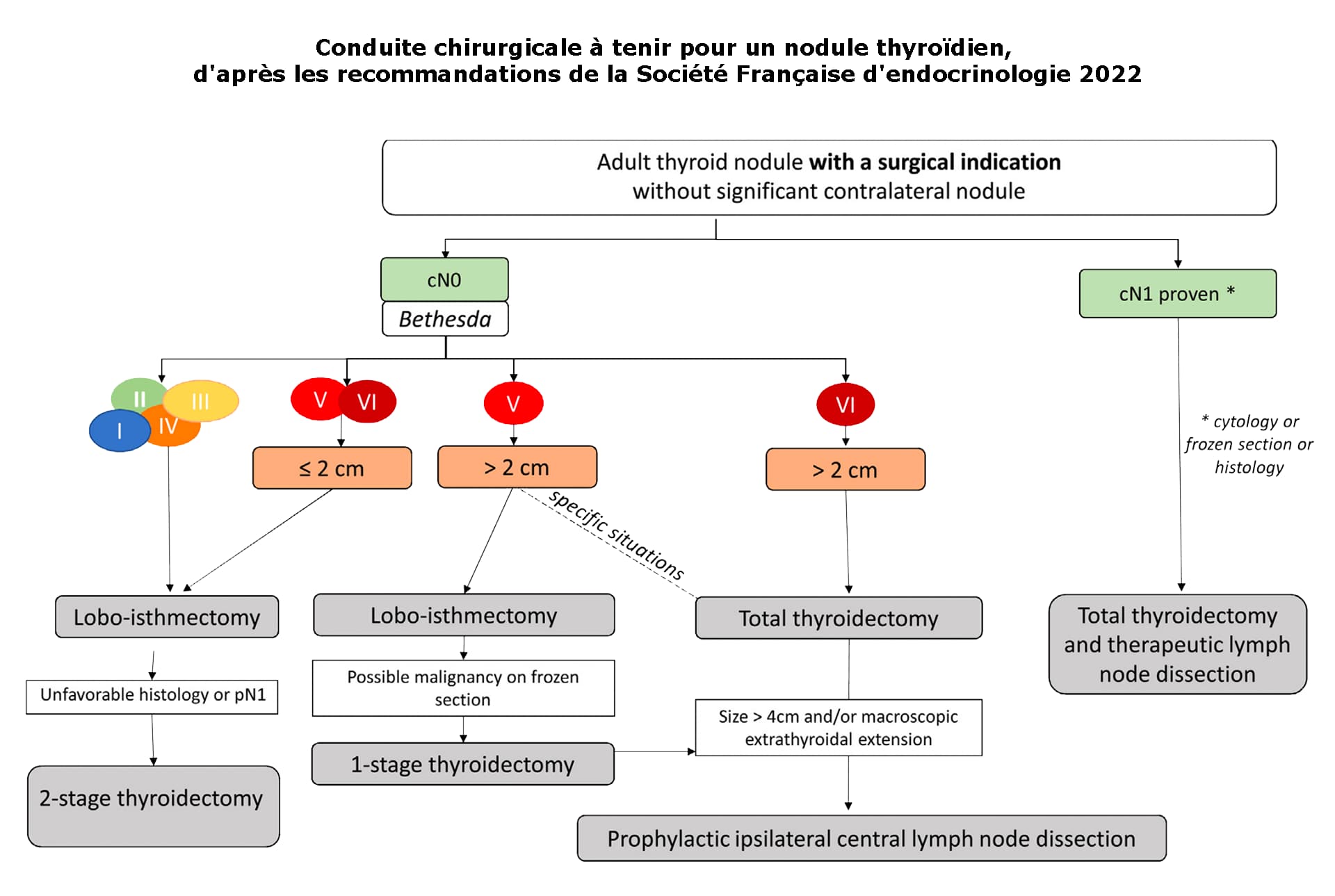
CONDUITES À TENIR D’APRÈS LES RECOMMANDATIONS DE LA SOCIÉTÉ FRANÇAISE D’ENDOCRINOLOGIE 2022
Les principales pathologies thyroïdiennes amenant à consulter un chirurgien
Nous ne parlerons donc pas ici des pathologies thyroïdiennes responsables d’une baisse de l’activité thyroïdienne (hypothyroïdie) mais seulement des pathologies responsables d’une augmentation de son activité (hyperthyroïdie), de sa taille ou de l’apparition de nodules bénins ou malins.
Maladie de Basedow (Grave’s disease)
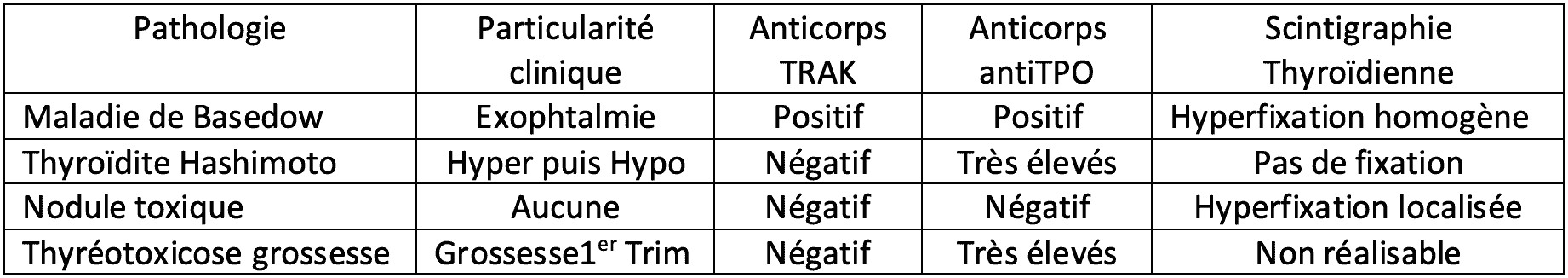
Il s’agit une maladie auto immune touchant préférentiellement les femmes (dix femmes pour un homme) autour de 20-40 ans, dont l’origine provient de la production d’anticorps par le patient stimulant la croissance de la glande thyroïde et sa sécrétion d’hormones. Les anticorps anti récepteurs de la TSH (TRAK) signent la maladie mais on peut aussi trouver des anticorps anti péroxydase (anti TPO) dans 90% des cas, des anticorps anti thyroglobuline (anti TG) dans 25% des cas. Il en résulte alors les symptômes d’un trop plein d’hormones thyroïdiennes dans l’organisme (T4 libre élevée plus rarement T3 et effondrement du taux de TSH) et/ou la présence d’une thyroïde augmentée de volume, responsable d’un aspect épaissi et saillant de la partie basse du cou, appelé goitre. Après un examen complet et un bilan réalisé par le médecin endocrinologue, le traitement de première intention est un traitement médicamenteux, dit antithyroïdien. Les traitements antithyroïdiens de synthèse sont administrés pendant 18 à 36 mois avec un taux de rémission jusqu’à 50% seulement et le taux de récidive augmente avec la durée de la maladie, le volume du goitre ainsi que le taux de T3 (>500ng/dl. La grossesse est à éviter si possible avec l’antithyroïdien de synthèse le plus courant (carbimazol ou Neomercazol©) car il peut entrainer des malformations fœtales telles que malformations cranio faciales (dysmorphie, atrésie des choanes, aplasie de la peau et des cheveux), cardiaques (communication interventriculaire) atrésie de l’œsophage. La chirurgie de la thyroïde est donc souvent indiquée à terme.
L’hyperthyroïdie peut correspondre à la maladie de Basedow mais aussi à un nodule toxique, un adénome thyréotrope, une thyroïdite d’Hashimoto (en phase hyperthyroïdie), une thyréotoxicose transitoire de grossesse.
Le signes d’hyperthyroïdie sont un cœur qui bat vite (tachycardie), une fatigue intense, une perte de poids malgré une augmentation d’appétit, une accélération du transit, une sensation de chaleur, une sudation importante, une nervosité, des tremblements.
Nodules bénins
Le terme de « nodule » définit une tumeur de forme globalement ovalaire. Les nodules thyroïdiens sont très fréquents : on estime que 4 à 7% de la population est porteuse de nodules thyroïdiens palpables.
Dans 95% des cas, ils sont non cancéreux (bénins). Il en existe de différents types (kystiques, colloïdaux, folliculaires, toxiques) qu’il est nécessaire de surveiller régulièrement par échographie pour s’assurer de leur évolution. Le risque de développer un nodule augmente avec l’âge, l’obésité, le tabagisme, l’exposition aux radiations, la carence en iode et le nombre de grossesses.
Adénome toxique et goitre multi-nodulaire toxique
L’adénome toxique (ou autonome) est un type de nodule issu de la prolifération excessive de cellules normales au sein du tissu thyroïdien sain. Cet adénome est à l’origine d’une sécrétion excessive d’hormones thyroïdiennes, et des symptômes qui en résultent. Quand la thyroïde est le siège de plusieurs adénomes toxiques, on parle alors de goitre multi-nodulaire toxique. Si l’adénome est prétoxique le taux de T4 augmente mais sans les signes d’hyperthyroïdie et la thyroïde fixe homogénement à la scintigraphie. Si l’adénome devient toxique (4% des cas) la T4 augmente et les signes d’hyperthyroïdie sont présents, il fixe à la scintigraphie et « éteint » la thyroïde autour, on parle de nodule extinctif.
Cancers thyroïdiens
Les cancers thyroïdiens sont très fréquents (5e cancer en France) mais globalement de bon pronostic (90% de survie à 10 ans). Le nombre de nouveau cas de cancers est de 0,9 à 5,2 pour 100000 habitants et par an soit 8000 cas en France. Le cancer de la thyroïde concerne 5% des nodules. Quatre fois plus fréquent chez la femme, ils sont fréquemment découverts de manière fortuite lors du bilan d’un ou plusieurs nodules thyroïdiens, voire à l’analyse d’une thyroïde retirée pour autre pathologie (un goitre par exemple). Le risque qu’un nodule soit un cancer est le même, pour un nodule unique ou un nodule dans un goitre multinodulaire. Parfois, leur découverte se fait lors du bilan de symptômes cervicaux : douleurs, ganglions, masse cervicale. Enfin, certains types de cancers de la thyroïde sont d’origine génétique et s’intègrent dans une histoire familiale de cancer thyroïdien.
Les nodules apparus récemment, avant 16 ans ou après 65 ans, rapidement évolutif, dur irrégulier ou fixé à la palpation, avec des ganglions dans le cou, avec une modification de la voix (dysphonie) due à une paralysie nerveuse, avec des antécédents d’exposition aux radiations ionisantes avant l’âge de 15 ans, dans un cadre de maladie familiale (carcinome médullaire ou néoplasie endocrine multiple) sont plus à risque d’être des cancers.
Le risque de cancer est indépendant de la taille d’un nodule.
Les cancers de la thyroïde sont répartis en quatre catégories :
- Les carcinomes différenciés : 90% des cas (dont 90% de papillaires et 10% de vésiculaires)
- Les carcinomes peu différenciés ou insulaires: 3% des cas.
- Les carcinomes indifférenciés ou anaplasiques : 2% des cas.
- Les cancers médullaires : 5% des cas.
Les carcinomes différenciés
Les carcinomes différenciés proviennent des cellules folliculaires: Dans 3-5% des cas de carcinomes papillaires, il existe une prédisposition génétique et plusieurs cas familiaux ou l’association avec d’autres pathologies (cancer du rein, goitre, polype du colon). Les métastases ganglionnaires présentes dans 50% des cas sont proches de la thyroïde et plus le fait des papillaires alors que les métastases à distance (os et poumon avant tout) dans 5-20% des cas sont plus le fait des vésiculaires.
Les carcinomes peu différenciés ou insulaires
Les carcinomes peu différenciés ou insulaires proviennent des cellules folliculaires : Ils touchent des personnes plus âgées, sont plus gros et donnent plus de métastases ganglionnaires (50 à 85% des cas) et de métastases à distance dans les os et les poumons (30 à 85% des cas).
Les carcinomes indifférenciés ou anaplasique
Les carcinomes indifférenciés ou anaplasique proviennent des cellules folliculaires : Ils touchent des personnes plus âgées 60-80 ans, augmentent de taille très rapidement, donnent des métastases dans plus de 50% des cas. Leur pronostic est le plus sombre.
Les cancers médullaires
Les cancers médullaires proviennent des cellules C à calcitonine : ils peuvent être isolé chez le patient dans 70% des cas ou familial dans 30% des cas constituant une forme héréditaire transmis une fois sur deux aux descendants et s’intégrant avec d’autres pathologies (phéochromocytome, hyperparathyroïdies, mégacôlon etc) pour former une NEM ou Néoplasie endocrine multiple.
Qui est concerné par la chirurgie de la thyroïde ?
La chirurgie est indiquée en cas :
- de pathologie cancéreuse avérée de la thyroïde par cytoponction sous échographie.
- d’adénome toxique unique ou multiples (goitre multi-nodulaire toxique).
- de nodule bénin responsable d’une gêne fonctionnelle ou esthétique.
- de nodule bénin dont la taille augmente beaucoup et/ou rapidement (la taille limite pour décider d’une ablation est sujet à discussion entre spécialistes).
- de nodule dont le caractère bénin ou malin ne peut être formellement établi.
- de maladie de Basedow, en cas résistance ou de contre-indication au traitement antithyroïdien.
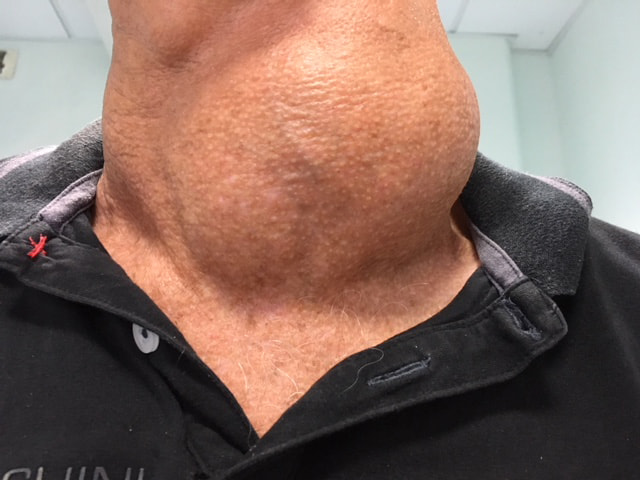
L'intervention chirurgicale
L’objectif de la chirurgie est de procéder à l’ablation de la thyroïde pathologique, soit dans sa totalité (thyroïdectomie totale), soit de la moitié siège de la maladie (hémi-thyroïdectomie ou lobectomie).
Le retrait isolé d’un nodule appelé « énucléation » n’a plus d’indication selon les bonnes pratiques.
L’intervention chirurgicale se déroule en règle sous anesthésie générale, au bloc opératoire, et nécessite habituellement 2 à 3 nuits d’hospitalisation. La durée de l’intervention varie habituellement entre 1h à 2h selon le geste réalisé (retrait partiel ou total de la glande, curage ganglionnaire associé). Les outils modernes de surveillance nerveuse per opératoire appelés NIM pour nerve integrity monitoring et APS pour automatic périodic stimulation peuvent si nécessaire aider le chirurgien à contrôler précisément la localisation des nerfs récurrents pour le NIM, et limiter un étirement significatif du nerf pour l’APS.
Le patient est intubé avec une sonde spécifique pour le NIM, le chirurgien pratique une incision horizontale à la partie basse et centrale du cou, au mieux dans un pli naturel de la peau pour dissimuler la cicatrice. Cette incision dépend du type d’intervention pratiquée et de la taille de la lésion à retirer. Elle mesure généralement entre 4 et 6 cm. Le chirurgien dissèque dans le cou pour isoler la glande thyroîde, il repère le ou les nerfs récurrents avec l’aide du stimulateur NIM. Dans 0,6% des cas, le nerf laryngé inférieur peut ne pas être récurrent surtout à droite, ce qui constitue une difficulté supplémentaire. Il est important de savoir que la lésion retirée par le chirurgien est la plupart du temps analysée au cours de l’intervention. Selon les résultats de cette analyse dite « extemporanée » le geste chirurgical peut être modifié et l’intervention allongée ou raccourcie. En fin d’intervention sont placés 1 à 2 drains de Redon, tubes dont le rôle est d’aspirer les sécrétions qui s’accumulent dans la zone opérée de façon habituelle. Ils seront retirés au bout de quelques jours, avant votre sortie d’hospitalisation, selon leur abondance et à l’appréciation de votre chirurgien.
Complications liées à la chirurgie thyroïdienne
Comme toute intervention chirurgicale, une gêne avec notamment sensation de tension sur la zone opérée peut être perçue, mais les suites opératoires sont généralement peu douloureuses.
- Le saignement et l’hématome post-opératoire : La glande thyroïdienne étant très richement vascularisée, ce risque est à prendre en compte. En cas de saignement abondant ou d’hématome volumineux potentiellement compressif de la trachée, une nouvelle intervention peut être nécessaire.
- Les douleurs cervicales et à la déglutition : lors de chirurgie, la position opératoire nécessite la mise du cou en hyper-extension. Par ailleurs, le chirurgien aborde la thyroïde après avoir incisé la peau en écartant les muscles situés en avant de celle-ci, qui interviennent dans les mouvements du larynx (respiration, déglutition, phonation). Ces modalités expliquent les possibles douleurs ressenties durant les premiers jours, bien soulagées par les traitements antalgiques.
- Troubles de la voix : Souvent minimes et passagers, ils sont dus à la dissection des nerfs récurrents ou laryngés inférieurs (nerfs destinés à l’innervation des cordes vocales et responsables de leur mouvement) qui sont très sensibles au simple étirement. Les outils modernes de surveillance nerveuse per opératoire appelés NIM voir APS sont utilisés pour limiter le risque. Même bien respectés, les troubles de la voix ne sont pas rares, pouvant nécessiter parfois une rééducation orthophonique. Enfin, en cas de chirurgie pour une pathologie cancéreuse, il est parfois nécessaire pour contrôler la maladie de sacrifier un nerf récurrent.
- Troubles du calcium sanguin : Rares en cas de geste partiel, plus fréquents en cas de thyroïdectomie totale, ils sont dus aux dysfonctionnements des glandes parathyroïdes situées à la face profonde de la thyroïde. Généralement transitoires, ils se manifestent habituellement par des fourmillements dans les doigts, les pieds, ou autour de la bouche, des crampes ou des troubles du transit (constipation). Ils nécessitent parfois une simple surveillance par prise de sang et une supplémentation en calcium par la bouche pendant plusieurs jours. Plus rarement, ces troubles sont à l’origine d’un allongement de la durée de l’hospitalisation pour une supplémentation par intra-veineuse en cas de perturbations très importantes. Exceptionnellement une supplémentation à vie pourra être nécessaire en cas d’atteinte définitive des glandes parathyroïdes.
- L’infection : mise en évidence par une ouverture de la cicatrice et/ou une douleur en regard et/ou un écoulement sale, purulent, elle est inhérente à tout geste chirurgical. Elle peut être favorisée par une mauvaise tolérance aux fils de sutures ou un mauvais suivi des soins locaux. La prescription d’antibiotique est souvent nécessaire, et le résultat cicatriciel peut être altéré.
- Anomalie de cicatrisation : Le processus de cicatrisation dure plusieurs mois, avec une évolution de la cicatrice possible jusqu’à 1 voire 2 ans après la chirurgie. Les cicatrices cutanées peuvent devenir ou rester inflammatoires plusieurs mois, justifiant éventuellement des injections locales de corticoïdes. Les cicatrices hypertrophiques très volumineuses et évolutives (chéloïdes), sont occasionnelles et peuvent justifier des traitements complémentaires.
L’hypothyroïdie n’est pas une complication mais une conséquence attendue et inélucatble en cas d’ablation totale de la thyroïde. Les hormones thyroïdiennes étant nécessaires au bon fonctionnement du corps, il est obligatoire d’assurer un traitement hormonal substitutif à vie, avec un suivi régulier par prise de sang en lien avec l’endocrinologue et le médecin traitant. En cas de geste d’ablation partielle de la thyroïde, il est parfois nécessaire d’assurer un traitement substitutif de façon transitoire.
Pour de plus amples explications sur la thyroïdectomie de l’adulte, veuillez consulter, les fiches explicatives du collège d’ORL :
Questions fréquentes sur la chirurgie de la thyroïde
Voici une sélection des questions fréquemment posées par les patients du docteur Delagranda lors de consultation pour chirurgie de la thyroïde à La Roche-sur-Yon.
Je prends des traitements anticoagulants ou antiagrégants plaquettaires (type Aspégic, Kardégic, Plavix, Préviscan, …), dois-je les arrêter pour l’intervention ?
Sauf cas particulier, il est nécessaire d’arrêter votre traitement quelques jours avant et après le geste opératoire pour limiter les risques de saignement et d’hématome. Votre chirurgien ou l’anesthésiste vous informera des délais à respecter en fonction de votre traitement.
Pendant combien de temps dois protéger ma cicatrice ?
Après ablation de fils de suture et contrôle de la bonne cicatrisation par votre chirurgien, il est nécessaire d’assurer une protection solaire systématique par écran total pour une période d’1 an. Des crèmes cicatrisantes peuvent également vous être conseillées par votre chirurgien ou en pharmacie, en application quotidienne pendant les premiers mois. Ses soins visent à assurer le meilleur rendu esthétique de votre cicatrice, qui peut se modifier jusqu’à 1 voire 2 ans après la chirurgie.
J’ai un nodule bénin de la thyroïde et je ne veux pas me faire opérer. Existe-t-il d’autres solutions ?
En cas de nodule bénin avéré et selon certains critères, il est parfois possible de proposer un geste partiel, par radiofréquence ou alcoolisation. On cherche alors à réduire le volume du nodule, sans le retirer, lors d’une intervention sous anesthésie locale, au cours d’une hospitalisation ambulatoire, sans cicatrice cervicale. N’hésitez pas à demander des informations complémentaires à votre chirurgien lors de votre consultation.
J’ai été opéré d’un cancer de la thyroïde. Vais-je avoir un traitement complémentaire ?
Dans le cadre des cancers thyroïdiens, un geste complémentaire chirurgical peut être nécessaire, notamment en cas de chirurgie partielle initialement. Par ailleurs, un traitement post-chirurgical par Iode-radioactif peut être décidé en réunion de concertation pluridisciplinaire, qui réunit plusieurs spécialistes de la pathologie thyroïdienne cancéreuse. En cas d’indication à ce traitement, ses modalités vous seront expliquées.
On me dit que je dois être réopérer, est-ce normal ?
Dans le cadre des cancers thyroïdiens, un geste complémentaire chirurgical peut être nécessaire, L’analyse dite extemporanée réalisée pendant l’opération de la pièce opératoire permet une lecture rapide qui oriente le geste du chirurgien. Il arrive que l’analyse définitive plus approfondie diffère des premiers résultats de l’extemporanée, et qu’un geste complémentaire doive être pratiqué, motivant une nouvelle intervention. De même, il arrive parfois qu’un petit fragment de thyroïde ait été laissé après une thyroïdectomie totale pour des raisons de sécurité pour le nerf récurrent, et soit responsable des années plus tard d’une récidive de la maladie ayant motivé le geste opératoire initial.
Une question ? Un besoin d'information ?
Le Docteur Antoine Delagranda est à votre écoute pour toute question supplémentaire concernant la chirurgie de la thyroïde. Le Dr Delagranda est médecin spécialiste en chirurgie ORL, au sein de la Clinique Saint Charles à La Roche-sur-Yon en Vendée.
Consultation ORL pour une chirurgie thyroïdienne en Vendée
Le Docteur Antoine Delagranda est à votre écoute pour toute question supplémentaire concernant la chirurgie de la thyroïde. Le Dr Delagranda est médecin spécialiste en chirurgie ORL, au sein de la Clinique Saint Charles à La Roche-sur-Yon en Vendée.